Переломы шейки бедренной кости (переломы "шейки бедра")

Переломы шейки бедренной кости (переломы "шейки бедра")
Анатомия и кровоснабжение
Тазобедренный сустав является одним из самых крупных суставов нашего тела. Из-за того, что человек в результате эволюции встал на две ноги, тазобедренный сустав у него является основным опорным суставом и несет значительную нагрузку при ходьбе, беге, переносе тяжестей. Форму тазобедренного сустава можно представить в виде шара, расположенного в глубоком гнезде округлой формы.
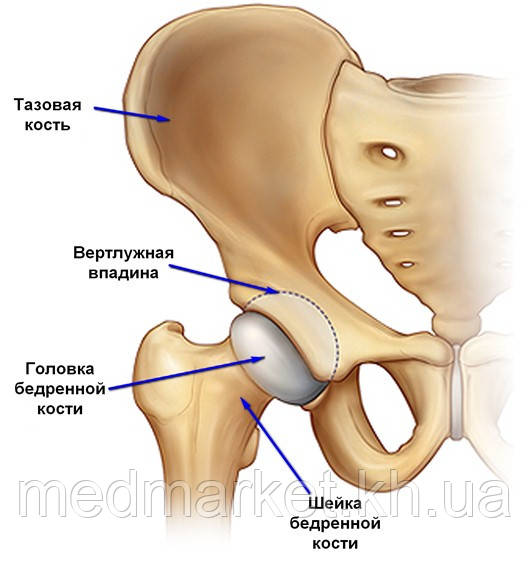
Суставная впадина тазобедренного сустава образована тазовой костью и называется вертлужной (ацетабулярной) впадиной. В ней находится головка бедренной кости, которая связана с телом бедренной кости при помощи шейки. Часто шейку бедренной кости называют "шейкой бедра", но это жаргонизм. Несколько ниже шейки бедра находятся костные возвышения, называемые большим и малым вертелами. К ним прикрепляются мощные мышцы. Вокруг сустава есть суставная капсула, которая содержит связки, укрепляющие тазобедренный сустав. С одной стороны эти мощные связки прикрепляются одним концом к тазовой, а другим концом ― к бедренной кости. Еще одна мощная связка (называемая связкой головки бедренной кости, часто ее еще называют круглой связкой) связывает головку бедренной кости с дном вертлужной впадины.
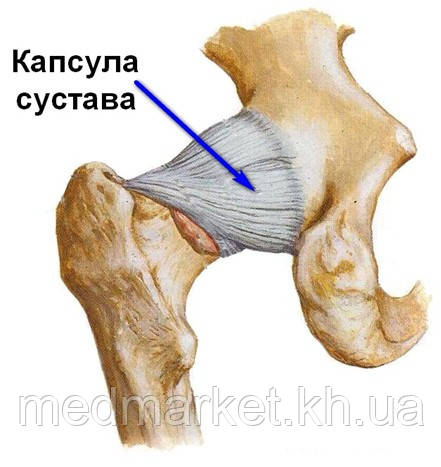
Тазобедренный сустав прикрыт мышцами ягодичной области сзади и мышцами передней группы бедра спереди. Головка бедренной кости, расположенная в ацетабулярной впадине, покрыта суставным хрящом. Суставной хрящ в тазобедренном суставе в среднем достигает 4 мм в толщину, имеет очень гладкую поверхность белесоватого цвета и плотноэластическую консистенцию. Благодаря наличию суставного хряща значительно уменьшается трение между соприкасающимися суставными поверхностями.
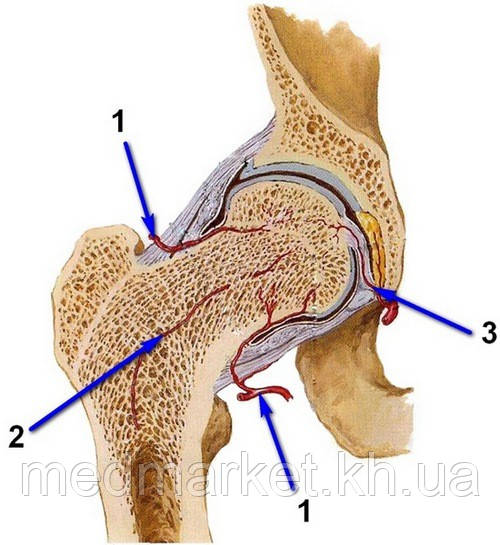
Кость может жить только тогда, когда к ней поступает кровь. Кровоснабжение головки бедренной кости осуществляется тремя основными путями:
- Сосуды, идущие к кости через капсулу сустава
- Сосуды, идущие внутри самой кости
- Сосуд, проходящий внутри связки головки бедренной кости. Этот сосуд хорошо работает у молодых пациентов, но в зрелом возрасте этот кровеносный сосуд обычно истончается и закрывается.
При переломе шейки бедренной кости (переломе шейки бедра) повреждается не только кость, но и разрываются сосуды, и костный отломок (головка и часть шейки бедренной кости), лишенный кровоснабжения, может рассосаться, постепенно исчезнуть. Такое состояние называют остеонекрозом или аваскулярным некрозом головки и шейки бедренной кости ("шейки бедра"). Кроме того, лишенный кровоснабжения костный отломок головки и шейки бедренной кости ("шейки бедра") может не прирасти, т.е. возникнет такое состояние как несращение перелома или так называемый ложный сустав. Особенно высок риск несращения после перелома шейки бедра у пожилых людей, у которых сосуд, проходящий внутри связки головки, закрыт.
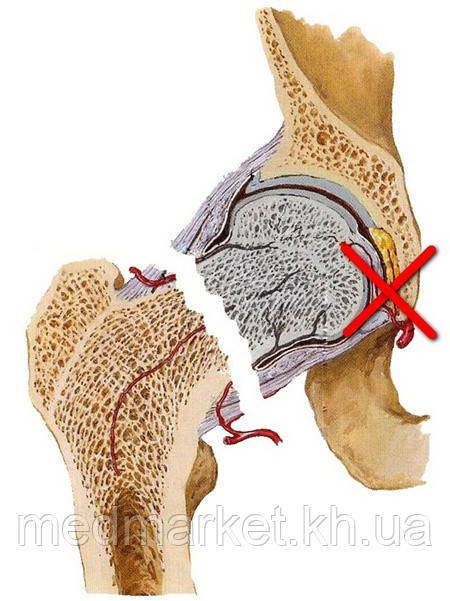
У пожилых людей при переломе шейки бедренной кости ("шейки бедра") или головки бедренной кости костный отломок оказывается лишенным кровоснабжения и перелом может не срастись вообще.
Подробнее об анатомии тазобедренного сустава вы можете узнать в отдельной статье на нашем сайте (кликните мышкой, чтобы перейти к статье об анатомии).
Частота переломов и механизм травмы
Переломы шейки бедренной кости (переломы "шейки бедра") – это серьезная медицинская проблема. Связано это с ее высокой частотой (статистика показывает, что переломы шейки бедра составляют 6% от всех переломов) и теми поистине драматическими последствиями, которые этот перелом может повлечь за собой. Перелом шейки бедра – это в 90% участь пожилых людей старше 65 лет, женщины страдают от них переломов шейки бедра в три раза чаще, чем мужчины. К сожалению, даже в развитых странах 30% престарелых пациентов умирает в течение года после перелома шейки бедра. Это обусловлено тем, что если пациенту не выполнить операцию, то он вынужден быть длительно прикованным к постели, что у пожилых пациентов катастрофически пагубно влияет на здоровье: обостряются сопутствующие заболевания, усугубляется сердечная недостаточность, на фоне сниженной вентиляции легких возникают пневмоннии (так называемые гиповентиляционные или «застойные» пневмонии).
Причины перелома шейки бедра сильно отличаются у молодых и пожилых пациентов. У пациентов старшего возраста переломы шейки бедра наступают на фоне уменьшения прочности костей, так называемого остеопороза, развивающегося после наступления менопаузы. Остеопороз развивается и у мужчин в престарелом возрасте, но обычно в меньшей степени. Кости, подверженные остеопорозу, могут сломаться даже при обычном падении на ровном месте. Факторами риска переломов шейки бедра также являются неврологические заболевания, ослабленное зрение, онкологические заболевания, недостаточность питания и сниженная физическая активность.

У молодых пациентов переломы шейки бедренной кости ("шейки бедра") связаны с так называемой высокоэнергетической травмой ― дорожно-транспортные происшествия, падения с большой высоты и др.
Классификация переломов
Для того чтобы стандартизировать подходы к лечению переломов шейки бедра было разработано несколько классификаций. Каждая из них учитывает какой-либо критерий перелома, влияющий на дальнейшее течение заболевания и, соответственно, на выбор метода лечения.
Важным для прогноза является ход линии перелома в шейке бедренной кости. Чем ближе она расположена к головке бедренной кости, тем меньше шансов, что сохранится достаточное кровоснабжение ее головки. Это увеличивает риск аваскулярного некроза головки (гибели костной ткани) и несращения перелома шейки бедра. Особенно этот риск возрастает у пожилых людей, у которых кровоснабжение и так снижено.
Переломы шейки бедра по их анатомической локализации делятся на базисцервикальные (расположенные у основания шейки бедра, наиболее удаленные от головки переломы), трансцервикальные (проходящие непосредственно через шейку бедренной кости) и субкапитальные переломы (расположенные в непосредственной близости к головке бедренной кости).

Слева: субкапитальный перелом шейки бедра, линия перелома проходит чуть ниже головки. Этот вариант самый неблагоприятный в плане прогноза сращения, поскольку головка очень плохо кровоснабжается. В центре: трансцервикальный перелом шейки бедра, линия перелома проходит по середине шейки. Справа: базисцервикальный перелом, линия перелома проходит в самом начале шейки бедренной кости. По сравнению с предыдущими двумя вариантами он более благоприятен в плане прогноза сращения.
Однако важно не только как расположена линия перелома в шейке бедренной кости, но и ее угол. В частности, чем более вертикальна линия перелома, тем выше шансы того, что перелом сместится и не срастется. Для описания переломов по этому признаку используется классификация, предложенная F. Pauwels в 1935 г. Первая степень соответствует углу менее 30°, вторая –углу от 30 до 50°, и третья – углу более 50°.

Различные варианты линии угла перелома (классификация F. Pauwels).
Достаточно часто используется классификация переломов шейки бедра по Garden. Она делит переломы шейки бедренной кости в зависимости от смещения отломков на степени – от I (неполный перелом шейки бедра без смещения) до IV (полное разобщение отломков при переломе шейки бедра).

Классификация переломов шейки бедренной кости по Garden.
Можно обобщить, что чем более вертикально расположена линия перелома шейки бедренной кости, чем ближе перелом к головке бедренной кости и чем старше пациент – тем выше шанс того, что перелом не срастется.
Симптомы
Перелом шейки бедра можно заподозрить по типичному механизму травмы, характерным клиническим признакам и подтвердить с помощью рентгеновских снимков.
Пожилые пациенты с переломом шейки бедра, как правило, отмечают случайное падение и ушиб в области тазобедренного сустава (большого вертела – костного выступа, который можно прощупать по наружной поверхности бедра в его верхней трети).
У молодых пациентов переломы шейки бедра случаются при более тяжелых травмах – при падении с высоты или при автомобильных авариях.
В состоянии покоя при переломах шейки бедра боль носит нерезкий характер. Боль в области тазобедренного сустава усиливается при попытке движений ногой. При переломах шейки бедра кровоподтеков в области тазобедренного сустава обычно не бывает. При переломах шейки бедра поколачивание по пятке вызывает боль в тазобедренном суставе, в паху.
При переломе шейки бедренной кости ("шейки бедра") нога может быть укорочена за счет смещения отломков кости. Кроме того, наружный край стопы может лежать на поверхности постели (наружная ротация) – тоже за счет смещения отломков. При этом больной не может самостоятельно вывести ногу из этого положения. Кроме того, при переломе шейки бедра в подавляющем большинстве случаев пациент не может самостоятельно оторвать пятку от поверхности кровати. Этот признак получил свое название ― "симптом прилипшей пятки". Иногда больные с переломом шейки бедра при попытке повернуться сами отмечают хруст в области перелома. Поколачивание области большого вертела при переломе шейки бедренной кости ("шейки бедра") обычно вызывает боль в тазобедренном суставе.

Наружная ротация и укорочение ноги при переломе шейки бедренной кости – стопа левой ноги своим наружным краем лежит на постели. Также можно отметить укорочение ноги.
Точный диагноз перелома шейки бедренной кости ("шейки бедра") можно поставить по данным рентгенограмм. В некоторых случаях для уточнения характера смещения отломков может понадобиться компьютерная томография.

Рентгенограммы различных вариантов переломов
В некоторых неясных случаях, когда по стандартным рентгенограммам возникают сомнения в переломе шейки бедра, подтвердить диагноз можно с помощью МРТ или сцинтиграфии, но в абсолютном большинстве случаев в них не возникает необходимости.

Магнитно-резонансная томограмма при базисцервикальном, практически межвертельном переломе шейки бедренной кости
Варианты лечения
Подходы к лечению переломов шейки бедра изменялись вместе с развитием травматологии и оперативной ортопедии. Изначально каких-либо альтернатив консервативному лечению переломов шейки бедренной кости ("шейки бедра") не существовало. В арсенале хирурга были иммобилизация, т.е. обездвиживание сустава с помощью различных повязок и скелетное вытяжение, позволяющее сопоставить отломки при длительном его осуществлении. Все эти способы несколько увеличивали шанс на сращение перелома шейки бедренной кости и сопровождались большим количеством осложнений. Постепенно стали появляться методики, позволяющие зафиксировать костные отломки. Эти методы по мере своего совершенствования находили все больше и больше сторонников. В настоящее время «золотым» стандартом лечения переломов шейки бедра за редкими исключениями является оперативный метод.
Консервативное лечение переломов шейки бедра может быть применено только в том случае, если у пациента есть серьезные сопутствующие заболевания, такие как, например, недавний инфаркт миокарда. Еще одно исключение – если по каким-либо организационным причинам провести операцию невозможно (например, нет оборудования или компетентного хирурга) и если при этом перелом шейки бедренной кости без смещения, а линия перелома расположена под углом менее 30 градусов, т.е. почти горизонтально и такой перелом шейки бедра не имеет тенденции к смещению.
В целом консервативное лечение переломов шейки бедра – это метод отчаяния, и надо четко понимать, что зачастую операция при переломах шейки бедра у пожилых пациентов направлена на спасение жизни, ведь будучи прикованными к постели на долгие месяцы такие пациенты постепенно «угасают» и нередки случаи летальных исходов. У молодых пациентов консервативное лечение переломов шейки бедра тоже переносится очень мучительно, и операция нужна не только для облегчения страданий постельного режима, но и для максимального восстановления функции тазобедренного сустава, мышц, ведь за долгое время обездвиживания при переломе шейки бедра мышцы атрофируются, в тазобедренном и коленном суставах возникают иммобилизационные контрактуры, которые порой очень тяжело разрабатываются и иногда ограничение движений остается пожизненно.
Возможные осложнения при консервативном лечении
Основное осложнение консервативного лечения переломов шейки бедренной кости ("шейки бедра") – несращение перелома. Как мы уже отмечали, это возникает ввиду того что головка часто лишена кровоснабжения и перелом шейки бедра попросту не может срастись.

Несросшиеся переломы шеек обеих бедренных костей после безуспешного консервативного лечения. Произошел лизис, т.е. рассасывание шеек бедренных костей. В последствии при таком варианте течения произойдет лизис и головок бедренных костей
Основной причиной возможных осложнений при консервативном лечении перелома шейки бедренной кости является потеря пациентом способности к самостоятельному передвижению. В совокупности с преклонным возрастом вынужденный постельный режим для многих пациентов становится фатальным.
У пожилых людей, находящиеся на постельном режиме в связи с переломом шейки бедра, нередко возникает
застойная пневмония, которая плохо поддается лечению. Пневмония приводит к развитию дыхательной недостаточности и может привести к смерти пациента.
При длительном вынужденном нахождении в постели у пожилых пациентов с переломами шейки бедра часто возникают пролежни, которые обычно
располагаются в области крестца и ягодиц. Развитие пролежня, т.е. участка омертвения тканей связано с нарушением кровообращения в них, обусловленным длительным давлением на кожу и глубжележащие ткани.
У пациентов с переломом шейки бедра нередко возникают различные
психо-эмоциональные нарушения вплоть до развития психоза и депрессивных состояний.
Грозным осложнением перелома шейки бедра является и развитие тромбоза глубоких вен нижних конечностей, также обусловленное длительной неподвижностью пациента, что бывает, как при оперативном, так и при консервативном лечении переломов шейки бедренной кости. Опасность тромбоза в том, что образующиеся в венах тромбы с током крови могут попадать в легкие, вызывая тромбоэмболию легочных артерий, смертельно опасное осложнение.
Наиболее действенным методом предотвращения или уменьшения вероятности всех этих осложнений является наискорейшая активизация пациента с переломом шейки бедра ― человека нужно ставить на ноги!
Таким образом, оперативное лечение при переломах шейки бедра, позволяющее активизировать пациента, поставить его на ноги и начать ходить с дополнительной опорой на костыли или ходунки, зачастую спасает жизнь пациента и проводится по жизненным показаниям. У молодых пациентов с переломами шейки бедра операция позволяет уменьшить вероятность не сращения перелома, добиться лучших функциональных результатов и быстрее вернуться к привычному образу жизни.
Оперативное лечение
В настоящее время существует несколько вариантов оперативного лечения переломов шейки бедра. Выбор конкретной методики зависит от возраста пациента, сопутствующих заболеваний, общего состояния здоровья пациента.
В этой таблице приведены примерные критерии, которыми может руководствоваться врач при выборе того или иного метода лечения при переломах шейки бедренной кости. Необходимо учитывать, что к каждому пациенту требуется индивидуальный подход с учетом гораздо большего количества критериев, и в этой таблице указаны лишь приблизительные и возможные варианты.
|
|
||
|
Биологический возраст (лет) |
Функциональный статус до перелома шейки бедренной кости |
Лечение |
|
< 65 |
Свободно передвигается, выходит на улицу |
Репозиция, внутренняя фиксация |
|
> 65 |
Свободно передвигается, выходит на улицу |
Эндопротезирование двуполюсным эндопротезом |
|
> 75 |
Передвигается ограниченно, в пределах дома |
Эндопротезирование однополюсным (униполярным) цементным эндопротезом |
Расскажем подробнее о каждом из возможных методов лечения перелома шейки бедренной кости.
Репозиция – это сопоставление костных отломков. Перед тем, как фиксировать отломки кости при переломе шейки бедра, их нужно сопоставить. В некоторых случаях для того, чтобы повысить шансы на срастание перелома шейки бедра, репозицию выполняют не анатомическую, т.е. не восстанавливают исходное, предшествующее перелому положение кости, а специальную – т.е. отломки смещают таким образом, чтобы перелом стал более "простым". В частности, линии перелома шейки бедра стараются придать более «горизонтальное» положение, что уменьшает риск смещения в послеоперационном периоде. После того, как будет выполнена репозиция, выполняют фиксацию перелома.

Специальная репозиция, при которой смещению отломков придают более «горизонтальное» положение
У молодых пациентов с переломами шейки бедра фиксацию чаще всего выполняют тремя большими винтами. Винты могут быть каннюлироваными, т.е. иметь внутри себя полый канал, как инъекционная игла. При их использовании сначала в кость вводятся несколько тонких металлических спиц, выбираются наиболее удачно расположенные из них, на эти спицы одевают винты и ввинчивают в кость, как по направителю.

Остеосинтез тремя винтами при переломе шейки бедра у молодых пациентов. Такое введение обеспечивает быстроту и точность выполнения операции. Винты, введенные таким образом, сдавливают между собой отломки кости, что повышает стабильность фиксации и вероятность сращения.
Фиксация отломков при переломе шейки бедра может быть выполнена и более массивными металлическими конструкциями (компрессионный бедренный винт DHS, компрессионный мыщелковый винт DCS), но это достаточно громоздкие фиксаторы, и если сломана только шейка бедра, травматологи предпочитают пользоваться несколькими отдельными винтами.

Остеосинтез перелома шейки бедра системой DHS (Dynamic Hip Screw ― динамический бедренный винт)
Используемая ранее фиксация при переломах шейки бедра с помощью пучка тонких спиц, трехлопастного гвоздя в настоящее время практически не применяется как ненадежная, а предпочтение безоговорочно отдается более современным и стабильным методам фиксации.
Видеоролики упражнений по реабилитации после остеосинтеза шейки бедренной кости вы можетепосмотреть на нашем сайте (кликните мышкой, чтобы перейти к статье, посвященной реабилитации).
В тех случаях, когда после перелома шейки бедра слишком велик риск таких осложнений, как не сращение перелома, остеонекроз головки и шейки бедренной кости (аваскулярный или асептический некроз), что чаще бывает у пожилых пациентов, при значительном смещении отломков, сложном переломе шейки бедра, оптимальным лечением является эндопротезирование тазобедренного сустава.
При эндопротезиовании тазобедренного сустава по поводу перелома шейки бедра выполняется замещение только шейки и головки бедренной кости (однополюсное эндопротезирование) или замещение как шейки с головкой, так и вертлужной впадины (двуполюсное или тотальное эндопротезирование).
При замещении обоих компонентов сустава (головка и впадина) эндопротезирование называется тотальным. Компоненты эндопротеза могут фиксироваться за счет вколачивания в кость во время операции ― так называемая бесцементная фиксация пресс-фит (press-fit). Впоследствии кость прорастает в пористую поверхность или специальные борозды эндопротеза. Чашка эндопротеза (тазовый компонент, замещающий вертлужную впадину) при бесцементной фиксации также имеет пористое покрытие для последующего прорастания кости. Чашка может дополнительно фиксироваться винтами.
Бесцементный метод фиксации более предпочтителен для молодых пациентов: он обеспечивает хорошую фиксацию благодаря высокой плотности кости и более благоприятен в отношении повторной операции по замене эндопротеза. Хотя сроки службы эндопротезов постоянно увеличиваются благодаря развитию технологий, они все еще остаются ограниченными и у молодых пациентов в будущем может потребоваться плановая замена эндопротеза.

Тотальное (двуполюсное, т.е. замещается и шейка бедренной кости, и вертлужная впадина) бесцементное эндопротезирование при переломе шейки бедра. Слева – рентгенограмма после операции. Справа – внешний видбесцементного эндопротеза с пористым покрытием. Представлена одна из самых рапространенных компоновок бесцементного эндопротеза, состоящая из чашки, вкладыша из высокомолекулярного полиэтилена, металлической головки и ножки.
У пожилых пациентов с переломами шейки бедра чаще выбирают фиксацию эндопротезов с помощью особого полимерного цемента, который обеспечивает быструю и надежную фиксацию даже в условиях снижения прочности и плотности костей, часто наблюдаемой у этой группы пациентов. Однако если сопутствующие заболевания у пожилого пациента с переломом шейки бедра не критичны, а состояние кости хорошее, то возможна установка и бесцементного эндопротеза.

Эндопротез цементной фиксации
Отличие цементных и бесцементных моделей эндопротезов тазобедренного сустава заключается в принципе их фиксации. Бесцементные компоненты эндопротеза покрыты пористым или гидроксиапатитовым покрытием, устанавливаются в кость по методу «плотной посадки» и впоследствии кость врастает в поверхность импланта. Цементные эндопротезы фиксируются в кости специальным полимерным цементом, как правило изготовленным из полиметилметакрилата.

Цементная и безцементная фиксация ножек эндопротеза
У больных с переломами шейки бедра еще более преклонного возраста, физически ослабленных, которым необходимо выполнить более щадящую операцию, обычно выполняют замещение только шейки и головки бедренной кости, сохраняя собственную вертлужную впадину. Это уменьшает длительность операции, сокращает кровопотерю и улучшает переносимость операции.
При выборе этого метода лечения перелома шейки бедра могут использоваться однополюсные (униполярные) эндопротезы, головка которых непосредственно контактирует с поверхностью хряща суставной впадины. Это самая щадящая операция, ее выполняют пожилым пациентам в наиболее тяжелом состоянии. Недостатком этой операции является то, что непосредственный контакт головки с эндопротезом приводит к достаточно быстрому изнашиванию суставного хряща.
Уменьшить его износ можно за счет уменьшения трения между хрящом и головкой эндопротеза. Для этого головка делается в виде двух полусфер, вложенных одна в другую (по типу кукол-матрешек), при этом движения в таком суставе происходят между полусферами головки, что позволяет уменьшить износ и разрушение суставного хряща. Такие эндопротезы называют биполярными.

Биполярные и монополярные эндопротезы тазобедренного сустава, применяемые у пожилых ослабленных пациентов с переломами шейки бедра и высоким риском осложнений – при такой модели эндопротезирование чашки не производится, т.е. чашка эндопротеза не устанавливается и головка эндопротеза скользит по хрящу вертлужной впадины

Рентгенограмма тазобедренного сустава пациента, которому было выполнено биполярное эндопротезирование по поводу перелома шейки бедренной кости. Чашка не устанавливалась, головка эндопротеза скользит по хрящу вертлужной впадины
Как выполняется эндопротезирование тазобедренного сустава?
Эндопротезирование тазобедренного сустава: видео 1
Эндопротезирование тазобедренного сустава: видео 2
О том, как подготовиться к эндопротезированию, каковы правила и особенности послеоперационного и реабилитационного периода после эндопротезирования тазобедренного сустава вы можете узнать в отдельной статье на нашем сайте.
Видео упражнений по реабилитации после эндопротезирования тазобедренного сустава вы можете посмотреть в другой статье на нашем сайте.
Осложнения остеосинтеза
Аваскулярный остеонекроз (гибель костной ткани головки).
Как и несращение перелома остеонекроз связан со степенью первоначальной травмы и степенью смещения отломков. Остеонекроз наблюдается в 11-19 % случаев при переломах со смещением. Именно поэтому при переломах со смещением реопозиция перелома должна быть выполнена в кратчайшие сроки, аккуратно, и завершена надежной фиксацией отломков, особенно у молодых пациентов.
Несостоятельность остеосинтеза.
Несостоятельность остеосинтеза (фиксации отломков с помощью металлоконструкций) могут быть вызваны следующими причинами: (1) инфекционный процесс в области перелома (2) потеря фиксации, (3) несращение перелома, (4) остеонекроз. Если перелом не срастается несмотря на остеосинтез, то обычно возникает прорезывание металлоконструкций или так называемый cut-off процесс. При правильно выполненной операции и при соблюдении правил поведения в послеоперационном периоде вероятность этого осложнения сводится к минимуму.
Инфекционные осложнения после остеосинтеза переломов шейки бедра обычно приводят к значимому нарушению функции тазобедренного сустава. Частота этого осложнения составляет менее 1 %. Риск зависит от множества факторов, в основном от сопутствующих заболеваний (сахарный диабет), вредных привычек (курение, злоупотребление алкоголем).
Переломы шейки бедренной кости являются внутрисуставными, то есть отломки омывает синовиальная жидкость, в норме содержащаяся в суставах и содержащая вещества, препятствующие прорастанию сосудов и затрудняющие заживление перелома. Точное сопоставление отломков (репозиция перелома) и надежная фиксация снижают риск несращения перелома до приемлемого уровня. В среднем частота несращения перелома составляет примерно 8.9 %. Переломы со смещением, требующие открытой репозици сопровождаются частотой несращений в 11,2%. Если удается выполнить репозицию закрыто, частота снижается до 4,7%. При переломах без смещения эта частота составляет всего 0,9%.
Несращение перелома может быть связано с недостаточным кровообращением в области перелома, неточным сопоставлением отломков и несостоятельностью остеосинтеза. Последняя может быть связана с использованием устаревших методов, не обеспечивающих стабильной фиксации отломков, ошибками при выполнении остеосинтеза, низкой плотностью костной ткани, не позволяющей стабильно фиксировать отломки (металлоконструкции «прорезаются» через кость, также как нож проходит через кусок мокрого сахара). Понятно, что при гибели костной ткани головки сращения перелома наступить не может в принципе.
Точно установить несращение перелома шейки бедра можно через год после перелома, предположить его с высокой вероятностью – уже через полгода.
При несращении перелома могут быть использованы следующие методы лечения:
1) повторный остеосинтез (реостеосинтез), 2) подвертельная остеотомия – пересечение бедренной кости ниже ее вертелов для изменения ее геометрии и перераспределения нагрузок 3) эндопротезирование тазобедренного сустава – тотальное или только головки бедренной кости 4) выполнение артродеза тазобедренного сустава – операция по его устранению, направленная на сращение бедренной кости и таза.
Осложнения после эндопротезирования тазобедренного сустава
К сожалению, как и любое другое оперативное вмешательство, эндопротезирование сопряжено с риском осложнений. Благодаря развитию медицины риск этих осложнений был уменьшен и будет еще меньшим в будущем по мере совершенствования методов профилактики.
Общие возможные осложнения: такие как нежелательная реакция на анестезию или развитие сердечного приступа. Современное развитие анестезиологии позволяет свести риск таких осложнений к минимуму.
Тромбоэмболические осложнения. Для профилактики этих осложнений лечащий врач может назначить Вам антикоагулянты (Клексан, Фрагмин, Варфарин, Арикстра, Ксарелто или Прадакса).
Что такое антикоагулянт? Антикоагулянты или противосвертывающие препараты часто представляют как лекарства, которые разжижают кровь, но они действуют не так. Скорее, они предотвращают образование кровяных сгустков (тромбов). Ваш хирург может назначить вам один из следующих препаратов, объяснив, как долго нужно его принимать. Это может быть: Клексан, Фрагмин, Варфарин,Арикстра, Ксарелто или Прадакса.
Почему так важно предотвратить образование тромбов? После операции, особенно если Вы вынуждены быть менее подвижным, увеличивается риск образования тромбов в венах. Чаще всего тромбы образуются в венах голеней. Иногда тромбы могут с током крови попадать в легкие. Это опасно и может угрожать жизни. Именно поэтому так важно проводить профилактику образования тромбов.
В чем разница между антикоагулянтами? Варфарин ― это таблетка, принимаемая через рот (перорально). Недостатком этого препарата является то, что его дозировку необходимо подбирать на основе анализа крови (оценивается международное нормализованное отношение, МНО), что порой бывает достаточно сложно.
Арикстра, Клексан, Фрагмин – это уколы, которые делают под кожу живота один или два раза в день. Преимуществом является то, что их дозировка определяется только массой тела и сопутствующими заболеваниями, т.е. нет необходимости выполнять лабораторный контроль дозировки по анализу крови.
Ксарелто или Прадакса – это таблетки, которые точно также как и арикстра, клексан или фрагмин не требуют лабораторного подбора дозировки.
Эффективность всех этих препаратов в плане предотвращения тромбоэмболических осложнений при правильном приеме одинакова.
Инфекционные осложнения. Как мы уже отмечали, в течение двух-трех суток после операции вам будут вводить антибиотики. Хотя инфекционные осложнения при эндопротезировании тазобедренного сустава достаточно редки, это серьезное осложнение, которое требует срочного хирургического лечения. Риск инфекционных осложнений можно значительно снизить. Например, плановое лечение зубов у стоматолога, включая профессиональную чистку, может повлечь поступление бактерий в кровеносное русло и инфицирование Вашего имплантата. Прием антибиотика приблизительно за час до этих манипуляций может сильно уменьшить или устранить риск инфицирования. То же самое касается хирургических операций и таких исследований, как колоноскопия. Попросите своего хирурга, чтобы он проинструктировал Вас, если будет планироваться какое-либо вмешательство.
Вывих. После любой операции по замене тазобедренного сустава есть риск вывиха ("выскакивания") эндопротеза, особенно в первые несколько дней и недель после операции. К счастью, это то осложнение, риск которого Вы можете значительно уменьшить, если будете соблюдать правила и заниматься реабилитацией, которая укрепит Ваши мышцы.
Если у Вас произошел вывих эндопротеза, первым делом сообщите своему врачу. Ваш хирург проинструктирует Вас о том, как немедленно получить помощь ― в той больнице, где Вы оперировались или в отделении неотложной помощи дежурной больницы. Каждый травматолог-ортопед знает, как вправить вывих эндопротеза (вернуть его головку в чашку).
Чтобы уменьшить риск повторного вывиха эндопротеза Ваш хирург может рекомендовать ношение специального приспособления, брейса, ограничивающего движения в тазобедренном суставе. Хотя какой-то риск вывиха всегда остается, он значительно уменьшается после того, как восстановятся мягкие ткани, окружающие сустав, примерно через 3 месяца.
Всегда помните о Правиле прямого угла, избегайте крайнего скручивания и сгибания бедра.
Расшатывание имплантов и его изнашивание. После стандартной замены тазобедренного сустава вероятность того, что он прослужит Вам более 10 лет, составляет 90-95%. Но эндопротез все еще не вечен. Через какое-то время могут появиться признаки изнашивания импланта, его расшатывания, может потребоваться его замена, ревизионное эндопротезирование. Продолжающиеся исследования дают надежду на увеличение сроков службы имплантов и облегчение их замены в будущем. Не стесняйтесь обсуждать с врачом уровень технических достижений, обсуждая конструкцию импланта.
Повреждение кровеносного сосуда или нерва. При эндопротезировании, как и при любой другой операции, есть риск повреждения нервов или кровеносных сосудов, но он чрезвычайно низкий. Если после операции Вы вдруг почувствуете внезапное онемение или слабость в Вашей ноге или стопе, немедленно сообщите об этом врачу или медсестре.
Разная длина ног. У больных с застарелыми, несросшимися переломами шейки бедренной кости часто нога на стороне поражения оказывается короче, чем другая. Хотя Ваш врач и постарается выровнять длину Ваших ног, это не всегда возможно и не всегда нужно. Абсолютное большинство пациентов не отмечает сколько-нибудь значимого различия. Если Вы отмечаете различие в длине ног, и оно доставляет Вам дискомфорт, его легко можно устранить с помощью подкладок под пятку или набоек на каблук обуви.
Статья предназначена исключительно для всестороннего информирования о заболевании и о тактике его лечения. Самолечение может навредить Вашему здоровью.
По всем вопросам размещения свяжитесь с нами мы будем рады помочь и ответить на любые ваши вопросы, или зайдите на наш сайт
Наш контакты
+38093562-83-80
+38050024-19-78
+38067698-65-91
Украина Харьковская область г. Харьков, ул. Балакирева 8/1
 ЭКСПРЕСС-ТЕСТ НА АНТИГЕН: ЧТО ЭТО ТАКОЕ И ДЛЯ ЧЕГО ОН НУЖЕНУже два года как мы живём с новой проблемой — пандемией COVID-19. Сейчас и медики, и ученые уже склонны считать, что вирус не собирается оставлять нас в покое даже в перспективе 2-3 лет. SARS-CoV-2 мутирует, появляются всё новые и новые варианты: «дельта», «дельта плюс», «омикрон», «лямбда».Полная версия статьи
ЭКСПРЕСС-ТЕСТ НА АНТИГЕН: ЧТО ЭТО ТАКОЕ И ДЛЯ ЧЕГО ОН НУЖЕНУже два года как мы живём с новой проблемой — пандемией COVID-19. Сейчас и медики, и ученые уже склонны считать, что вирус не собирается оставлять нас в покое даже в перспективе 2-3 лет. SARS-CoV-2 мутирует, появляются всё новые и новые варианты: «дельта», «дельта плюс», «омикрон», «лямбда».Полная версия статьи Костыль под колено iWALK 3.0 Hands Free - лучшая альтернатива традиционным костылям.iWALK 3.0 Hands Free – это инновационный костыль под колено, который в отличие от обычных костылей дает вам свободу рук и передвижения. Вы можете свободно ходить по лестнице, гулять, ходить за покупками, заниматься домашними делами и играть с детьми.Полная версия статьи
Костыль под колено iWALK 3.0 Hands Free - лучшая альтернатива традиционным костылям.iWALK 3.0 Hands Free – это инновационный костыль под колено, который в отличие от обычных костылей дает вам свободу рук и передвижения. Вы можете свободно ходить по лестнице, гулять, ходить за покупками, заниматься домашними делами и играть с детьми.Полная версия статьи


